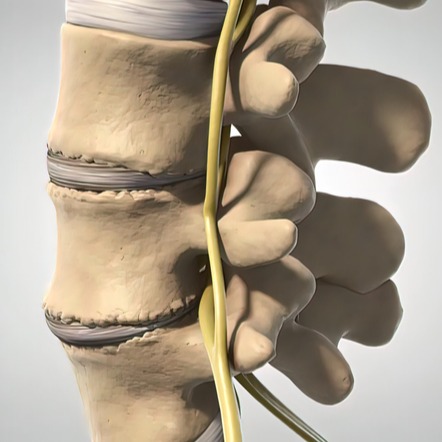
La discopatia è una condizione caratterizzata da un’alterazione del disco intervertebrale, che perde la sua normale idratazione e funzionalità, diventando più rigido, meno elastico e ridotto in altezza, con conseguenze sul corretto movimento delle vertebre e sulle strutture nervose vicine.
Il disco intervertebrale è formato da una parte centrale, denominata nucleo polposo, composta da acqua e proteine, con la funzione di ammortizzatore tra una vertebra e l’altra, e da una parte periferica, chiamata anulus fibroso, costituita da anelli concentrici di collagene. Tra il disco e le vertebre sovra e sottostanti è presente un piatto cartilagineo che ne permette la connessione.
Quando si sviluppa una discopatia, il disco va incontro a una progressiva perdita di idratazione che lo rende più rigido, con una riduzione sia della consistenza sia dell’altezza. Questo comporta un’alterazione del normale movimento vertebrale, che si traduce in un eccesso di mobilità e, proprio per la diminuzione dello spazio tra le vertebre, in un contatto diretto tra di esse.
Dal punto di vista clinico, il dolore lombare irradiato agli arti inferiori rappresenta spesso il primo segno di una discopatia lombare degenerativa. In molti casi si tratta di una condizione secondaria alla degenerazione del disco intervertebrale, che determina una sofferenza delle radici nervose adiacenti. Nei soggetti più giovani, invece, il disco può andare incontro a una rottura improvvisa in seguito a sollecitazioni elevate.
Esistono diversi fattori che possono contribuire all’indebolimento del disco intervertebrale. Tra questi rientrano:
- il sovrappeso;
- uno stile di vita sedentario;
- la guida prolungata di veicoli pesanti;
- l’esposizione a vibrazioni;
- le attività lavorative ad elevato impegno fisico;
- il sollevamento manuale di carichi pesanti.
 Cause
Cause
La discopatia è una condizione che interessa il disco intervertebrale e che si manifesta principalmente come conseguenza del suo progressivo invecchiamento, con alterazioni strutturali che possono provocare dolore e coinvolgere le strutture nervose vicine.
Nella maggior parte dei casi, la discopatia è legata ai naturali processi degenerativi associati all’età. Tuttavia, può comparire anche in soggetti giovani, in seguito a traumi, ad attività lavorative particolarmente pesanti o, al contrario, a stili di vita eccessivamente sedentari. A questi fattori si possono associare una predisposizione genetica e condizioni come il sovrappeso o l’obesità, che contribuiscono ad accelerare il deterioramento del disco.
Dal punto di vista clinico, la discopatia lombare si manifesta frequentemente con dolore localizzato alla regione lombare (lombalgia) e/o irradiato all’arto inferiore (sciatalgia). Il dolore è legato al fatto che il disco sofferente può agire come fattore irritativo sulle radici nervose vicine, sia attraverso una compressione diretta, sia per effetto di sostanze infiammatorie prodotte dalla degradazione delle proteine del disco stesso.
Le cause della discopatia possono essere diverse:
- di origine traumatica: quando uno sforzo eccessivo provoca la rottura dell’anello fibroso esterno del disco;
- di origine degenerativa: più frequente nelle persone di età matura, con un ruolo rilevante di fattori genetici, vascolari, del sovrappeso e della sedentarietà nell’accelerare i processi di invecchiamento;
- di origine infettiva: quando microrganismi come stafilococco, streptococco o tubercolosi colpiscono il disco vertebrale danneggiandolo;
- di origine infiammatoria: condizione che interessa più spesso i giovani adulti ed è legata alla presenza di sostanze infiammatorie all’interno del disco.
 Sintomi
Sintomi
Il sintomo caratteristico è rappresentato da un dolore lombare che, nelle fasi iniziali, si presenta lieve e con sporadiche esacerbazioni. Con il progredire della degenerazione discale, il dolore tende ad aumentare di intensità fino ad assumere un carattere continuo, senza periodi di benessere. Nelle fasi più avanzate, la sintomatologia può diventare così intensa da impedire lo svolgimento dell’attività lavorativa e delle normali attività della vita quotidiana.
 Diagnosi
Diagnosi
La diagnosi viene agevolmente ottenuta mediante l’esecuzione della risonanza magnetica, che rappresenta l’esame di riferimento. Il segno caratteristico è il cosiddetto “black disc” (disco nero): un disco normale, infatti, appare di colore chiaro, mentre un disco degenerato assume un aspetto progressivamente più scuro, fino a diventare completamente nero nei casi più avanzati. La risonanza magnetica consente inoltre di visualizzare l’eventuale presenza di ernia discale, le strutture nervose e il loro rapporto con le componenti ossee.
È sempre utile completare gli accertamenti con una radiografia del rachide lombare. Questo esame permette di escludere altre patologie ossee che possono simulare un dolore da ernia del disco, come ad esempio la spondilolistesi o un tumore osseo. In particolare, la radiografia in proiezione dinamica in flesso-estensione, eseguita con il paziente sia in posizione flessa che estesa, consente di valutare l’eventuale presenza e il grado di instabilità tra le vertebre.
 Rischi
Rischi
La discopatia lombare è nota anche per i possibili effetti sugli elementi nervosi presenti nel canale vertebrale. Quando si verifica una compressione di queste strutture, può comparire una sciatalgia, talvolta associata alla lombalgia, configurando un quadro di lombosciatalgia.
Dal punto di vista evolutivo, la lombalgia o lombosciatalgia tende nella maggior parte dei casi a risolversi spontaneamente: circa il 75% degli episodi regredisce entro quattro settimane e fino al 95% entro sei mesi. Tuttavia, il rischio di recidiva è elevato, raggiungendo circa il 60% nei due anni successivi.
Quando il dolore è sostenuto da una patologia discale più grave, difficilmente si presenta come autolimitante e può evolvere verso una forma cronica oppure manifestarsi con episodi acuti ricorrenti, progressivamente più intensi. In questo contesto, l’ernia discale rappresenta un fenomeno dinamico, in continua evoluzione, relativamente frequente e, nella maggior parte dei casi, caratterizzato da una prognosi favorevole.
 Cure e Trattamenti
Cure e Trattamenti
Nelle fasi iniziali, il trattamento è sempre di tipo conservativo e si basa sull’utilizzo di farmaci antidolorifici e antinfiammatori, associati a miorilassanti e cortisonici. Il riposo fisico, insieme alla somministrazione di antinfiammatori e decontratturanti, spesso anche per via iniettiva, si dimostra nella maggior parte dei casi efficace. Questi farmaci agiscono in sinergia, riducendo il dolore e decontraendo la muscolatura paravertebrale lombare: in questo modo le vertebre non risultano più compresse dai muscoli su cui si inseriscono e il disco, non più schiacciato tra le vertebre, non viene spinto verso l’esterno, evitando così l’irritazione della radice nervosa. Di fondamentale importanza sono anche i trattamenti fisioterapici.
In molti casi la sintomatologia tende a regredire, ma talvolta il dolore può persistere nel tempo, determinando una limitazione funzionale nelle attività quotidiane, sia lavorative che domestiche o ludiche. In altre situazioni possono comparire deficit motori dei muscoli innervati dalla radice nervosa coinvolta, che si manifestano, ad esempio, con difficoltà a camminare in punta di piedi o in equinismo. Se, dopo almeno sei mesi di terapie conservative, non si ottengono risultati soddisfacenti, oppure in presenza di un peggioramento clinico, è necessario considerare il trattamento chirurgico.
Nelle forme meno gravi, possono essere impiegate tecniche mini-invasive, che richiedono generalmente un ricovero di un solo giorno, come:
- la radiofrequenza,
- la coblazione,
- la nucleoaspirazione
- il laser.
Tra queste, la nucleoplastica mediante coblazione, eventualmente associata a discectomia percutanea, trova indicazione nei pazienti con lombalgia persistente, con o senza interessamento radicolare, legata a un’ernia discale contenuta. Questa procedura, eseguita in anestesia locale, consente di rimuovere una porzione del nucleo polposo protruso: la conseguente decompressione del disco permette alla radice nervosa di recuperare spazio, con risoluzione della sintomatologia dolorosa. La coblazione del disco non rappresenta un’alternativa alla chirurgia tradizionale, ma un’opportunità per prevenirla, grazie alla minima invasività e ai rischi estremamente ridotti, che ne consentono l’esecuzione anche in regime di day hospital.
Nei casi di degenerazione più severa, con coinvolgimento delle strutture ossee e possibile restringimento degli spazi con sofferenza delle strutture nervose, si ricorre invece alle tecniche di stabilizzazione vertebrale. L’intervento più indicato è l’artrodesi vertebrale, che consiste nell’asportazione del disco intervertebrale danneggiato e nell’inserimento di viti nelle vertebre sopra e sotto il disco degenerato. Le viti vengono poi collegate tra loro mediante due barre laterali, generalmente in titanio, materiale compatibile con eventuali future risonanze magnetiche, e possono essere associati spaziatori in carbonio tra le vertebre coinvolte.
Questo tipo di intervento può essere eseguito con tecnica tradizionale a cielo aperto, che richiede un’incisione più ampia e lo scollamento della muscolatura dalle vertebre, oppure con tecnica percutanea. In quest’ultimo caso si praticano piccoli accessi laterali sulla muscolatura e, mediante apposita strumentazione, le viti vengono posizionate attraversando i tessuti senza scollarli dalle strutture vertebrali. Ciò consente di ridurre al minimo il traumatismo chirurgico e le perdite ematiche.
Generalmente il paziente è in grado di alzarsi già il giorno successivo all’intervento e viene dimesso dopo 2-3 giorni. Una volta rientrato a casa, riprende gradualmente le proprie attività, evitando per circa tre mesi il sollevamento di pesi e gli sforzi eccessivi.
Bibliografia
- Insights into the inflammatory process of lumbar discopathy. Demetriades AK. Acta Neurochir ( Wien) 2020 Jan;162(1):87-88.
- Updated Understanding of the Degenerative Disc Diseases- Causes Versus Effects- Treatment, Studies and Hypothesis. Muresanu et al. Curr Genomics 2020 Sept;21(6):464-477.
- Evolution of Minimally Invasive Lumbar Spine Surgery. Momin Aa et al. World Neurosurg. 2020 Aug;140:622-626.
- Does Percutaneous Lumbosacral Pedicle Screw Instrumentation Prevent Long-Term Adjacent Segment Disease after Lumbar Fusion ? Changoor S et al. Asian Spine J. 2021 Jun;15(3):301-307.
- Methods and Early Clinical Results of Percutaneous Lumbar Interbody Fusion. Nakamura S et al. Neurospine. 2020 Dec; 17(4):910-920.
- Baldwin, Nevan G. "Lumbar disc disease: the natural history." Neurosurgical focus 13.2 (2002): 1-4.
- Fornari, M., M. Brayda-Bruno, and F. Costa. "Rachide lombare e bacino–Trattamento chirurgico delle discopatie e dell’ernia discale lombare." Riabilitazione post-chirurgica nel paziente ortopedico.. Vol. 11. Elsevier, 2010.
- Postacchini, Franco, et al. "Patologia degenerativa della colonna vertebrale." AGGIORNAMENTO MEDICO 18 (1994): 79-92.
- Williams, Robert Warren. "Lumbar disc disease. Microdiscectomy." Neurosurgery Clinics of North America 4.1 (1993): 101-108.
L'informazione presente nel sito deve servire a migliorare, e non a sostituire, il rapporto medico-paziente. In caso di disturbi e/o malattie rivolgiti al tuo medico di base o ad uno specialista.
Revisione Scientifica

Trova il Medico più adatto alle tue esigenze.