I tumori cutanei comprendono un gruppo eterogeneo di lesioni che possono colpire diverse strutture della pelle e presentare caratteristiche cliniche ed evolutive molto variabili. Si distinguono in forme benigne e maligne, ma anche in condizioni che possono rappresentare uno stadio intermedio, con possibile evoluzione verso una neoplasia.
Tra i principali tumori maligni della pelle si includono:
- epiteliomi: si sviluppano a partire dalle cellule più superficiali della cute;
- melanomi: originano dai melanociti;
- sarcomi (come il Kaposi e i liposarcomi): interessano rispettivamente le strutture vascolari e il tessuto adiposo sottocutaneo;
- tricoepiteliomi: derivano dagli annessi cutanei;
- carcinomi cheratinocitici: comprendono il carcinoma squamocellulare e quello basocellulare (spesso indicati come tumori cutanei non melanoma);
- carcinoma a cellule di Merkel: una forma più rara, di origine neuroendocrina.
Accanto a questi, rientrano nei tumori cutanei non melanoma anche altre forme come i sarcomi e i tumori annessiali, che si distinguono dai carcinomi per origine cellulare e comportamento clinico.
Le forme benigne sono generalmente meno pericolose e includono:
- cheratosi seborroiche;
- nevi;
- angiomi;
- lipomi;
- idroadenomi.
Alcune alterazioni della pelle e delle mucose, pur non essendo tumori veri e propri, possono evolvere in forme maligne. Per questo vengono definite precancerosi e richiedono attenzione e monitoraggio. Tra le principali:
- cheratosi attinica;
- corno cutaneo;
- Malattia di Bowen;
- eritroplasia di Queyrat;
- leucoplachia;
- Morbo di Paget.
Altre condizioni da considerare potenzialmente a rischio includono:
- radiodermiti;
- ulcere cutanee croniche.
Infine, alcune patologie devono essere tenute sotto controllo nel tempo, poiché possono favorire lo sviluppo di carcinomi, in particolare spinocellulari:
- Xeroderma pigmentoso;
- Epidermodisplasia verruciforme;
- Lichen scleroatrofico.
 Cause
Cause
Le cause dei tumori cutanei sono numerose e strettamente legate alla varietà delle lesioni che possono interessare la pelle. Non esiste un unico fattore responsabile, ma piuttosto una combinazione di elementi ambientali, individuali e patologici che contribuiscono allo sviluppo delle diverse forme tumorali e precancerose.
Un ruolo centrale è svolto dalla luce solare. L’esposizione ai raggi ultravioletti rappresenta infatti il principale fattore di rischio per molte neoplasie cutanee. Nei melanomi, ad esempio, le scottature solari possono essere determinanti, mentre gli epiteliomi sono più spesso legati a un’esposizione cronica e prolungata. I raggi UVB, in particolare, sono in grado di danneggiare il DNA dei cheratinociti e di ridurre la capacità del sistema immunitario cutaneo di riparare i tessuti. La radiazione solare è inoltre implicata nella comparsa di lesioni precancerose come la cheratosi attinica, che tende a svilupparsi soprattutto dopo i 40 anni.
Le sedi più colpite sono quelle maggiormente esposte, come:
- il volto;
- il cuoio capelluto;
- le mani;
- le labbra.
Accanto ai fattori ambientali, hanno un peso importante le caratteristiche individuali:
- soggetti con carnagione chiara, capelli biondi o rossi e una scarsa capacità di abbronzarsi risultano più vulnerabili;
- la presenza di lentiggini e, soprattutto, una predisposizione genetica o familiare possono favorire l’insorgenza di tumori cutanei;
- esistono inoltre sindromi ereditarie, come lo xeroderma pigmentoso, l’epidermodisplasia verruciforme, l’albinismo e la sindrome del nevo basocellulare, che aumentano significativamente il rischio, spesso già in età precoce.
L’età rappresenta un altro fattore rilevante: molte forme tumorali, come i carcinomi basocellulari e squamocellulari, compaiono più spesso in età avanzata, anche se negli ultimi anni è stato osservato un aumento dei casi nei soggetti più giovani. Alcune lesioni, come il carcinoma a cellule di Merkel, vengono diagnosticate mediamente intorno ai 69 anni, mentre il morbo di Bowen interessa prevalentemente persone anziane, senza particolari differenze tra uomini e donne.
Il sesso può influenzare l’incidenza di alcune patologie: gli uomini risultano più frequentemente colpiti da diverse lesioni cutanee, tra cui cheratosi attinica, carcinoma basocellulare e carcinoma squamocellulare, mentre in altre condizioni la distribuzione tra i sessi è più equilibrata. Anche abitudini e fattori culturali incidono: la leucoplachia, ad esempio, è più frequente nei maschi e la sua diffusione varia in base a comportamenti come il consumo di tabacco e alcol.
Un altro elemento rilevante è rappresentato dallo stato del sistema immunitario. Le condizioni di immunosoppressione, come quelle legate a infezioni virali (ad esempio HIV), a terapie immunosoppressive o a trapianti d’organo, favoriscono la comparsa di tumori cutanei e ne possono rendere il decorso più aggressivo. Anche le infiammazioni croniche della pelle, le cicatrici di vecchia data, le ulcere cutanee persistenti e le radiodermiti costituiscono un terreno favorevole allo sviluppo di carcinomi, in particolare spinocellulari.
Alcuni tumori e lesioni precancerose sono associati a infezioni virali:
- il papillomavirus umano (HPV), ad esempio, è coinvolto nella patogenesi del morbo di Bowen, dell’eritroplasia di Queyrat e di diverse forme di carcinoma squamocellulare;
- nel caso della leucoplachia, invece, fattori come il fumo, il consumo di alcol, i traumi cronici e, probabilmente, lo stesso HPV giocano un ruolo importante.
Non vanno poi trascurate le esposizioni a sostanze nocive e a particolari tipi di radiazioni:
- le radiazioni ionizzanti, così come alcuni trattamenti medici come la terapia PUVA, aumentano il rischio di sviluppare tumori cutanei;
- anche l’esposizione professionale o ambientale a sostanze chimiche, come arsenico, idrocarburi, oli lubrificanti o paraffina, è stata associata alla comparsa di carcinomi, sebbene oggi questi casi siano più rari;
- in alcune situazioni è stato ipotizzato anche un contributo dei raggi infrarossi.
Alcune neoplasie presentano caratteristiche eziologiche più specifiche. Il carcinoma a cellule di Merkel, ad esempio, è stato associato all’esposizione solare, alla terapia PUVA, all’immunodepressione e, in alcuni casi, alla presenza di altre neoplasie. Dal punto di vista molecolare, sono state descritte diverse alterazioni cromosomiche e genetiche, come mutazioni a carico dei geni p53 e p73 o delezioni cromosomiche, che suggeriscono meccanismi oncogenetici complessi.
Per quanto riguarda i singoli tumori:
- il carcinoma basocellulare è il più frequente tra i tumori maligni della pelle, particolarmente diffuso nella popolazione caucasica e localizzato soprattutto nelle aree fotoesposte del volto;
- il carcinoma squamocellulare è il secondo per frequenza, più comune negli uomini e negli anziani, e può svilupparsi anche su lesioni precancerose o su aree di infiammazione cronica;
- il carcinoma a cellule di Merkel, più raro, colpisce prevalentemente soggetti anziani e si localizza nelle aree esposte al sole, come volto e collo.
Infine, le metastasi cutanee non originano direttamente dalla pelle, ma rappresentano la diffusione di tumori primitivi di altri organi. Possono comparire attraverso la via linfatica o ematica e hanno un importante significato diagnostico e prognostico, poiché talvolta costituiscono il primo segno di una neoplasia interna non ancora identificata.
In sintesi, lo sviluppo dei tumori cutanei è il risultato dell’interazione tra esposizione solare, predisposizione individuale, stato immunitario e altri fattori ambientali e patologici, con modalità diverse a seconda del tipo di lesione coinvolta.
Raggi UV e tumori cutanei
Il ruolo dei raggi UV nella cancerogenesi degli epiteliomi è duplice. Essi provocano mutazioni a livello del DNA che, se non riparate, possono iniziare innescare il processo di trasformazione neoplastica. Inoltre, inducono alterazioni del sistema immunitario cutaneo, il quale non risulta in grado di reagire al danno indotto dalle contro le cellule tumorali. A livello molecolare, i tumori cutanei sono il risultato di una successione di alterazioni genetiche che modificano il processo di apoptosi dei cheratinociti danneggiati.
La prima tappa nella carcinogenesi indotta dai raggi ultravioletti, soprattutto dagli UVB che hanno la capacità di penetrare parzialmente nello strato corneo con conseguente maggior assorbimento da parte del DNA, è la formazione di fotoprodotti del DNA (i più frequenti coinvolgono le pirimidine adiacenti quali i dimeri di ciclobutilpirimidina e il 6,4-pirimidin-pirimidone). Questi fotoprodotti, se non vengono eliminati dai sistemi di riparazione cellulare, (spesso alterati nei pazienti affetti da tali neoplasie), inducono lo sviluppo della neoplasia. A livello cellulare è presente l’attivazione di vari oncogeni: mutazione e amplificazione dei geni ras, importanti nel controllo delle prime fasi della cancerogenesi e soppressione di p53, normalmente deputato al controllo dell’apoptosi.
Inoltre, in vari studi sperimentali, è stato osservato un effetto immunosoppressivo indotto dalle radiazioni UV che, generalmente, determina soprattutto alterazioni della risposta cellulo-mediata. Tali effetti sono più difficili da individuare nell’uomo, ma sembra che le radiazioni UV provochino una cascata di eventi, con alterazione delle cellule APC (soprattutto delle cellule del Langherans) e della produzione di citochine (TNF, IL-10), che si traduce in un’alterata funzione del sistema immunitario che va a bloccare la reazione che l’organismo sviluppa in seguito al danno cutaneo da UV, un alterato funzionamento del sistema immunitario con conseguente mancata risposta dell’organismo al danno cutaneo indotto da UV.
Gli studi sulla patogenesi molecolare di questa neoplasia hanno aggiunto ulteriori ipotesi di cancerogenesi. Sia nelle forme sporadiche che in quelle familiari di carcinoma basocellulare, è stata riscontrata un’alterata attivazione del Sonic Hedgehog pathway (SHH, dimostratosi cruciale nello sviluppo dei vertebrati), mediata dal legame della proteina SHH con il PTCH1, gene oncosoppressore responsabile della sindrome di Gorlin-Goltz (mutazione della linea germinale) e le cui mutazioni sono state identificate nel 30-40 % delle forme sporadiche di epitelioma basocellulare. Studi su modelli transgenici di cute umana hanno confermato come l’attivazione dell’HH pathway risulti un evento precoce del processo di tumorigenesi.
Mutazioni del gene oncosoppressore p53 (implicato nel processo di apoptosi cellulare) sono state riscontrate in circa il 50% dei casi sporadici di neoplasia. Meno definita resta tuttora la relazione tra carcinoma basocellulare e mutazioni nella via del segnale dei geni RAS o RAF. Infine recentemente è stata dimostrata una correlazione tra la presenza di catenina nucleare ed un’aumentata proliferazione delle cellule tumorali. Argomento di grande interesse e studio dei giorni nostri è il ruolo dei microRNA nella patogenesi dei tumori cutanei epiteliali (miR-203 è stato recentemente associato alla morfogenesi cutanea e definito pertanto miRNA cute-specifico).
 Sintomi
Sintomi
I tumori cutanei si manifestano nella maggior parte dei casi con segni visibili sulla pelle. Si tratta quindi di alterazioni facilmente osservabili, che possono cambiare nel tempo o non guarire spontaneamente.
I principali segnali a cui prestare attenzione sono:
- lesioni crostose o ulcerate che non guariscono, tipiche degli epiteliomi, spesso associate a sanguinamento e a una continua riformazione della crosta o dell’ulcerazione;
- noduli o rilievi cutanei, lisci o traslucidi, che crescono lentamente e possono ulcerarsi, come nel carcinoma basocellulare;
- chiazze o lesioni irregolari, talvolta con margini ben definiti, aree atrofiche centrali o pigmentazione scura;
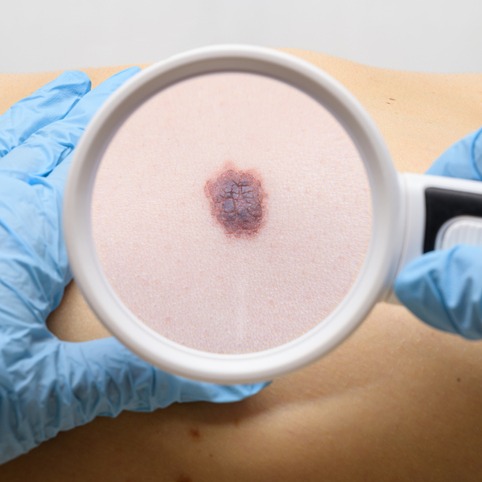
- lesioni pigmentate asimmetriche, di colore nero o variegato, che cambiano nel tempo per forma, dimensioni e colore, caratteristiche che devono far sospettare un melanoma;
- chiazze rosso-scure con squame e croste, oppure noduli che evolvono rapidamente verso ulcerazioni, tipiche del carcinoma squamocellulare;
- aree cutanee ruvide con squame aderenti, difficili da rimuovere, che possono sanguinare alla rimozione e presentare una base arrossata, come nelle cheratosi attiniche;
- lesioni biancastre della mucosa orale, non asportabili con lo sfregamento, generalmente asintomatiche e non sanguinanti, caratteristiche della leucoplachia;
- noduli a crescita rapida, di colore variabile dal rosso-bruno al bluastro, talvolta ulcerati, come nel carcinoma a cellule di Merkel, con sintomi legati soprattutto alla crescita locale o all’interessamento linfonodale;
- lesioni nodulari singole, del colore della pelle o rossastre, frequenti nei tumori degli annessi cutanei;
- noduli, placche rilevate o aree ispessite, talvolta ulcerate o ipercheratosiche, con colore variabile dal rosa al rosso fino al blu-grigio-nero, che possono indicare metastasi cutanee.
Nel complesso, i tumori cutanei tendono a presentarsi come lesioni persistenti o in evoluzione. Qualsiasi cambiamento nell’aspetto della pelle, soprattutto se associato a crescita, ulcerazione o sanguinamento, rappresenta un segnale da osservare con attenzione.
 Diagnosi
Diagnosi
In generale, una visita dermatologica è consigliata per tutte le dinamicità della pelle, come macchie persistenti, croste persistenti e sanguinanti, noduli cutanei e sottocutanei e macchie violacee. Lo specialista dermatologo, oltre alla valutazione clinica visiva e palpatoria, può far ricorso a esami strumentali quali ecografia e dermoscopia, che consentono di ottenere informazioni importanti sia per le lesioni sottocutanee sia per quelle superficiali.
In presenza di lesioni dubbie può essere raccomandata una biopsia con successivo esame istologico; la biopsia è indicata per ogni lesione cutanea persistente e la diagnosi di certezza delle lesioni cutanee e delle metastasi cutanee è sempre istologica.
In alcuni casi, la diagnosi si basa anche su caratteristiche cliniche specifiche delle lesioni, come la presenza di erosioni e ulcerazioni che si riformano o di lesioni nodulari, chiazze e ulcerazioni con caratteristiche morfologiche tipiche, nonché su aspetti dermoscopici peculiari.
Per alcune neoplasie, dopo la diagnosi istologica è necessario valutare l’estensione della malattia tramite esami strumentali come TC, scintigrafia e PET. Nell’ottenere una diagnosi precoce è estremamente utile la partecipazione del paziente, che deve prestare attenzione alla comparsa o alla modificazione di lesioni della pelle e sottoporsi a visite periodiche di controllo.
Come controllare nei e lesioni in modo corretto
L'Auto-ispezione periodica permette di individuare lesioni nuove o in via di sviluppo. Il consiglio è quello di prendere familiarità con la propria pelle e memorizzare i propri nei, lentiggini e altre macchie. Particolare attenzione va posta ad eventuali cambiamenti di numero, dimensione, forma e colore delle lesioni.
In particolare, bisognerebbe controllare l’intera superficie corporea ogni mese o due in questo modo:
- esaminare la propria pelle cute, con l’aiuto di uno specchio, anteriormente, posteriormente e su entrambi i lati a braccia sollevate.
- piegare i gomiti, controllare attentamente gli avambracci, la parte posteriore degli arti superiori e il palmo delle mani.
- controllare la parte posteriore delle gambe, i piedi, gli spazi interdigitali e le piante dei piedi.
- esaminare la parte posteriore del collo e il cuoio capelluto con uno specchietto. Separare i capelli in ciocche e sollevarle.
 Rischi
Rischi
Il principale rischio legato ai tumori cutanei, soprattutto in alcune forme di melanoma, è legato alla sua aggressività, che può portarlo a diffondersi molto rapidamente e condurre alla morte anche in pochi mesi dalla diagnosi; pertanto, una diagnosi precoce è fondamentale, in quanto la sopravvivenza in caso di lesioni precoci è estremamente alta.
 Cure e Trattamenti
Cure e Trattamenti
Il trattamento di elezione per i tumori cutanei è la chirurgia, che consiste generalmente nell’asportazione del tessuto su cui è presente la lesione e di quello circostante. L’intervento viene spesso effettuato in anestesia locale e in regime ambulatoriale o di day hospital.
Nel caso degli epiteliomi, quanto più precoce è la rimozione, tanto più ridotta sarà la cicatrice; per questo è importante sottoporsi tempestivamente a visita specialistica. In presenza di nevi atipici e melanomi, la chirurgia è sempre necessaria anche per ottenere una diagnosi istologica, mentre nei casi avanzati o metastatici si può ricorrere a trattamenti chemioterapici o immunologici.
Per alcune lesioni precancerose o condizioni specifiche, il trattamento varia:
- nelle cheratosi attiniche la terapia di elezione è la crioterapia con azoto liquido, mentre nei casi resistenti o recidivanti è necessaria l’asportazione chirurgica; trattamenti topici come 5-fluorouracile, diclofenac al 3% o acido tricloroacetico possono essere utilizzati in pazienti inoperabili o con lesioni estese, pur essendo solo parzialmente efficaci e potendo causare reazioni infiammatorie.
- la leucoplachia può essere mantenuta in osservazione dopo la rimozione delle cause, ma può richiedere retinoidi, crioterapia, laser CO2 o escissione chirurgica.
- il morbo di Bowen prevede preferibilmente l’asportazione chirurgica, con possibili alternative quali crioterapia, laserterapia CO2 e trattamenti topici con 5-FU e imiquimod.
Negli epiteliomi basocellulari la terapia di scelta è chirurgica; il rischio di recidiva a 5 anni è correlato alle dimensioni del tumore e può aumentare in caso di margini di resezione positivi. La radioterapia può essere utilizzata anche nel post-operatorio, mentre tecniche come la chirurgia di Mohs sono indicate nei pazienti a rischio di recidiva. Altre opzioni comprendono:
- crioterapia,
- diatermocoagulazione,
- terapia fotodinamica;
- in casi selezionati, chemioterapia locale o sistemica nelle forme metastatiche.
Nella sindrome del nevo basocellulare, tutte le procedure risultano appropriate ad eccezione della radioterapia, che può indurre nuovi tumori nelle sedi irradiate.
Nel carcinoma squamocellulare:
- la chirurgia rappresenta il trattamento elettivo, con attenzione ai margini di resezione;
- la radioterapia può ridurre il rischio di metastasi;
- nei casi avanzati, la chemioterapia può essere indicata.
L’associazione tra chirurgia e radioterapia risulta più efficace rispetto alle singole modalità.
Nel carcinoma a cellule di Merkel, la chirurgia ampia con margini negativi è il trattamento principale; possono essere associati radioterapia e chemioterapia, soprattutto nelle forme avanzate o metastatiche, con possibile interessamento linfonodale e rischio di recidive locali e a distanza.
Come prevenire i rischi dei raggi UV
Per ridurre il rischio di danni cutanei e prevenire l’insorgenza di tumori della pelle, è fondamentale adottare alcune semplici ma efficaci misure di protezione durante l’esposizione al sole:
- restare all’ombra quando è necessario, ricordando che i raggi ultravioletti raggiungono la massima intensità tra le ore 10 e le ore 16.
- indossare indumenti protettivi, di colore chiaro e con trama stretta, come cappelli a falda larga e occhiali da sole.
- applicare uno schermo solare ad ampio spettro che protegga sia dagli UVA che dagli UVB, con un fattore di protezione elevato.
- riapplicare il filtro solare ogni 2 ore sia nelle giornate soleggiate che in quelle nuvolose.
È necessario iniziare a proteggersi dal sole fin dall’infanzia. I bambini con meno di 6 mesi d’età non dovrebbero essere esposti direttamente ai raggi solari e dovrebbero usare indumenti e filtri protettivi.
Tuttavia, l’uso di filtri solari non deve diventare un motivo per restare esposti per più tempo al Sole.
Bibliografia
- Kelley LC, Hruza GJ. Benign skin tumors. Facial Plast Surg Clin North Am. 2003 May;11(2):243-51.
- Cannon AB. Skin Tumors. Bull N Y Acad Med. 1947 Mar;23(3):163-72.
- Ashton H, Beveridge GW, Stevenson CJ. Topical treatment of skin tumours with 5-fluorouracil. Br J Dermatol. 1970 Feb;82(2):207-9.
- Albert MR, Weinstock MA: Keratinocyte carcinoma. CA Cancer J Clin 53: 292-302, 2003.
- Bale AE: The nevoid basal cell carcinoma syndrome: genetics and mechanism of carcinogenesis. Cancer Invest 15: 180-186, 1997.
- Braun-Falco O, Plawig G, Wolff HH: Burgdorf WHC. Dermatology. Springer-Verlag Berlin Heidelberg 2000.
- Friedman PM, Friedman RH, Jiang SB, et al.: Microcystic adnexal carcinoma: collaborative series review and update. J Am Acad Dermatol 41: 225-231, 1999
- Goessling W, McKee PH, Mayer RJ: Merkel cell carcinoma. J Clin Oncol 20: 588-598, 2002.
- Grossman D, Leffell DJ: The molecular basis of non-melanoma skin cancer: new understanding. Arch Dermatol 133: 1263-1270, 1997.
- Lawrence CM: Mohs' micrographic surgery for basal cell carcinoma. Clin Exp Dermatol 24: 130-133, 1999.
- Menzies SW: Dermoscopy of pigmented basal cell carcinoma. Clinics in Dermatology. 220: 268-269, 2002.
- Nelson BR, Hamlet KR, Gillard M, et al.: Sebaceous carcinoma. J Am Acad Dermatol 33: 1-15, 1995.
- Ongenae KC, Verhaegh MEJM, Vermeulen AHM, et al.: Microcystic adnexal carcinoma: An uncommon tumor with debatable origin. Dermatol Surg 27: 979-984, 2001.
- Plunkett TA, Harris AJ, Ogg CS et al. The treatment of Merkel cell carcinoma and its association with immunosoppression. Br J Dermatol 139: 345, 1998
- Robson A, Green J, Ansari N, et al.: Eccrine porocarcinoma (Malignant Eccrine Poroma). Am J Surg Pathol 25: 710-720, 2001
- Schwartz RA. Premalignant Keratinocytic neoplasm. J Am Acad Dermatol 35: 223-242, 1996
- Shin DM: Paclitaxel (Taxol)/ifosfamide-based chemotherapy in patients with recurrent or metastatic squamous cell carcinoma of the head and neck. Semin Oncol 27: 36-40, 2000
- Thissen Mr, Neumann MH, Schouten LJ: A systematic rewiev of treatment modalities for primary basal cell carcinomas. Arch Dermatol 135: 1177-1183, 1999
- Woodhead AD, Setlow RB, Tanaka M: Environmental factors in non-melanoma and melanoma skin cancer. J Epidemiol 9: S102-S104, 1999
- Epstein EH. Basal cell carcinomas: attack of the hedgehog. Nature Reviews Cancer 2008; 8: 743-54.
- Mariwalla K, Aasi SZ, Glusac EJ, et al. Mohs micrographic surgery histopathology concordance. J Am Acad Dermatol 2009; 60: 94-8.
- Rubin AI, Chen EH, Ratner D. Basal-Cell Carcinoma. N Engl J Med 2005; 353: 2262-9.
- Garcia C, Poletti E, Crowson N. Basosquamous carcinoma. J Am Acad Dermatol 2009; 60: 137-43.
- Sand M, Gambichler T, Sand D, et al. MicroRNAs and the skin: tiny players in the body’s largest organ. J Dermatol Sci 2009; 53: 169-75.
- Alam M, Ratner D. Cutaneous Squamous-Cell Carcinoma. N Engl J Med 2001; 344: 975-83.
- Chen S, Takeuchi S. Overexpression of phosphorylated-ATF2 and STAT3 in cutaneous squamous cell carcinoma, Bowen’s disease and basal cell carcinoma. J Derm Sci 2008; 51: 210-5 (Editorial).
- Van der Geer S, Ostertag JU, Krekels GAM. Treatment of basal cell carcinoma in patients with nevoid basal cell carcinoma syndrome. JEADV 2009; 23: 308-13.
- Karve SJ, Feldman SR, Yentzer BA, et al. Imiquimod: a review of basal cell carcinoma treatments. J Drugs Dermatol 2008; 7(11): 1044-51.
- Bono R, Giampetruzzi AR, Concolino F, et al. Dermoscopic paterns of cutaneos melanoma metastases. Melanoma Res 2004; 14: 367-73.
- Andersen AJ, Schierbeck J, Bygum A, Puente-Pablo N. Cutaneous Expression of Familial Cancer Syndromes. Acta Derm Venereol. 2021 Jul 30;101(7):adv00505. doi: 10.2340/00015555-3852. PMID: 34159396; PMCID: PMC9413656.
- Strashilov S, Yordanov A. Aetiology and Pathogenesis of Cutaneous Melanoma: Current Concepts and Advances. Int J Mol Sci. 2021 Jun 15;22(12):6395. doi: 10.3390/ijms22126395. PMID: 34203771; PMCID: PMC8232613.
- Stătescu L, Trandafir LM, Țarcă E, Moscalu M, Leon Constantin MM, Butnariu LI, Trandafirescu MF, Tîrnovanu MC, Heredea R, Pătrașcu AV, Botezat D, Cojocaru E. Advancing Cancer Research: Current Knowledge on Cutaneous Neoplasia. Int J Mol Sci. 2023 Jul 6;24(13):11176. doi: 10.3390/ijms241311176. PMID: 37446352; PMCID: PMC10342314. Leggi altro...
L'informazione presente nel sito deve servire a migliorare, e non a sostituire, il rapporto medico-paziente. In caso di disturbi e/o malattie rivolgiti al tuo medico di base o ad uno specialista.
Revisione Scientifica

Trova il Medico più adatto alle tue esigenze.